Under neonatal HLR ska effekten av insatta åtgärder utvärderas kontinuerligt, och fortsatta insatser styras av barnets svar. Viktigast är naturligtvis den kliniska bilden – andningsrörelser, tonus – men för att kunna ge det svårt asfyktiska barnet optimal vård krävs även tillgång till objektiva, fysiologiska mått. Tillgång till information om hjärtfrekvens och syresättning (SaO2) är centralt för att kunna optimera omhändertagandet av det uttalat asfyktiska barnet. Alla vårdplatser som används vid neonatal HLR ska därför vara utrustade med EKG och pulsoximeter, samt gärna även med material för mätning av CO2 i utandningsluft.
EKG
EKG
Övervakning med EKG är enkelt att etablera och ger så gott som alltid snabbt en tillförlitlig registrering av den elektriska hjärtaktiviteten och -frekvensen. Däremot ger EKG ingen information om hjärtats kontraktilitet eller om blodtryck.
Om utrustningen är förberedd bör det vara möjligt att få EKG kopplat inom en minut efter att barnet kommit till barnbordet. Koppling av EKG får dock aldrig fördröja eller störa den viktigaste neonatala HLR- åtgärden – att ge barnet andningsstöd.
När adekvat andningsstöd med ventilation på mask har etablerats är det väsentligt att snabbt få kännedom om barnets hjärtfrekvens. Stigande puls är ofta det första tecknet på att vidtagna åtgärder är effektiva, medan SaO2 (mätt med pulsoximeter) stiger långsammare och senare. Om barnets puls är stigande kan man därför vanligtvis fortsätta med den insatta, effektiva ventilationen, och avvakta något med ytterligare åtgärder. Om barnets puls däremot förblir låg (<60 slag/min) bör förberedelser snarast göras för att ge thoraxkompressioner, etablera infart och administrera farmaka, eventuellt inklusive tillförsel av extra O2.
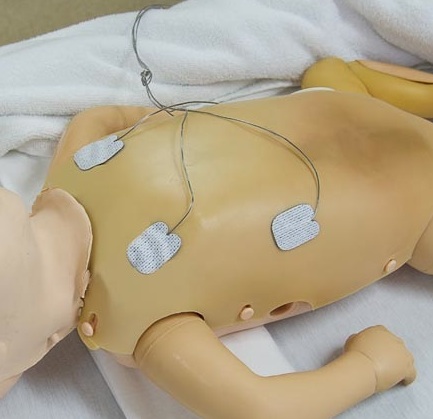
Exempel på hur EKG-elektroderna kan placeras.
På det nyfödda barnet kan fosterfett, fostervatten, blodrester eller mekonium på huden medföra att kontakten med EKG-elektroderna försämras, eller att de fäster dåligt. Torka då noga av det aktuella hudpartiet innan (nya) elektroder fästs.
På underburna barn är huden mycket känslig, och får aldrig rengöras med sprit, eftersom detta kan ge brännskadeliknande hudskador.
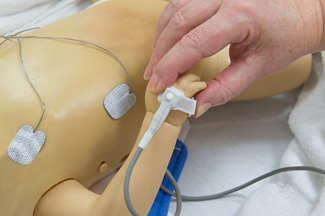
Fäst först proben på höger hand.
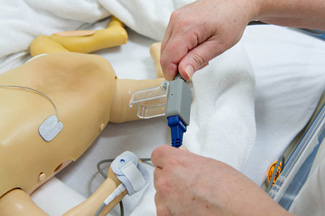
Anslut därefter proben till pulsoximetern.
Pulsoximetri
Pulsoximetri
Pulsoximetri (SpO2,”POX”) är en icke-invasiv metod som mäter syrsättningen i arteriellt blod. Mätarens två lysdioder genomlyser kroppsdelen med rött respektive infrarött ljus, och den motstående sensorn mäter hur mycket av respektive ljus som absorberats av det pulserande, arteriella blodet, varefter andelen syrsatt hemoglobin beräknas. Med de senaste årens förbättrade mjukvara har det blivit realistiskt att även använda pulsoximetern i den akuta neonatala HLR-situationen. Vid rätt användning (se nedan) är det ofta möjligt att erhålla en tillförlitlig signal inom 2-3 minuter.
För att snabbast möjligt få tillförlitlig mätning ska proben kopplas till apparaten först efter att den satts på barnet:
- proben ska alltid fästas på höger hand, d.v.s. innan ductus arteriousus anslutning till aorta (= preduktalt)
- probens ljuskälla och avkännare ska sitta mitt för varandra
- proben ska sitta tätt intill huden, utan mellanliggande luftspalt
Tänk på att tryckskador kan uppstå om proben fästs för hårt, särskilt på asfyktiska barn med nedsatt hudgenomblödning. Eftersom metoden bygger på mätning av pulserande signal, kan det vara svårt – eller omöjligt - att få tillförlitliga värden vid mätning på ett uttalat asfyktiskt barn med kraftig nedsatt perifer cirkulation. Pulsoximetern kommer då att ge allt mer tillförlitliga värden i takt med att barnets tillstånd förbättras. Observera att en löst liggande, uppkopplad pulsoximeterprob kan uppfatta de av växelström orsakade variationerna i rumsbelysningen som pulserande och ge ett (falskt) mätvärde.
Endtidal koldioxid
Detektion av CO2 i utandningsluften (ETCO2)
Vid blodets passage genom lungorna upptas syre (O2) av blodet, medan koldioxid (CO2) däremot lämnar blodet och går över i alveolerna och andas ut. Genom att påvisa koldioxid i slutet av utandningsluften (dvs. endtidalt) kan man efter intubation bekräfta att tuben hamnat i luftvägarna. Detta är det snabbaste och säkraste sättet att bekräfta en lyckad intubation. Enda undantaget är vid asystoli, där tuben kan ligga i trachea utan att koldioxid påvisas, då barnet vid asystoli inte har någon blodcirkulation genom lungorna.
ETCO2 kan även mätas på larynxmask för att bekräfta fungerande ventilation. Normalvärde för ETCO2 är omkring 5 kPa.
Om CO2 inte kan påvisas
Om CO2 inte kan påvisas efter några andetag (undantaget asystoli) måste man utgå från att tuben ligger i esofagus och avlägsna tuben, ventilera på mask/larynxmask tills barnet är så stabilt som möjligt, och därefter göra ett nytt intubationsförsök. Ytterligare tecken på att tuben ligger fel är att hjärtfrekvensen inte stiger promt.
CO2-mätning under pågående neonatal HLR
Kontinuerlig CO2-mätning under pågående resuscitering kan användas för att säkerställa att tuben förblir i luftvägen och inte dislocerar till esofagus, och vid kompressioner även vara ett indirekt mått på effektiviteten av kompressioner/ventilation. Vid hjärtstillestånd krävs ett återupprättande av hjärtminutvolym och lunggenomblödning, med hjälp av tillräcklig hjärt-lungräddning, för att öka ETCO2 till en nivå som kan detekteras.
Mätutrustning för ETCO2
Det finns två metoder att mäta ETCO2 med som man sätter på tuben:
Kolorimeter (Pedi-Cap)
Adaptern visar, genom färgomslag vid varje utandning, den end-tidala koldioxid. Ett stort luftläckage kan begränsa detektorns noggrannhet. Utvärdera färgen efter 5-6 andetag.
Vad olika färger motsvarar för koldioxidhalt står på adaptern och är indelat i tre intervall: A < 0,5, B 0,5-2 och C 2-5 kPa). OBS. Vid varje inblåsning blir färgen åter lila.
Barn med egna hjärtslag:
- Färgen konstant lila:
Tuben ligger i esofagus. - Färgen går över i gult (intervall C):
Tuben i trakea. Färgen övergår successivt från ljusbrun till gul. - Färgen blir endast ljusbrun (intervall B):
Om färgen inte klarnar upp till gul, utan förblir ljusbrun, är koldioxidhalten i utandningsluften låg (0,5-2), tydande på otillräcklig ventilation och/eller lågt lungblodflöde. (Senare i förloppet kan det även indikera hyperventilation). - Färgen konstant gul:
Defekt adapter. (Orsak, t.ex. fukt, magsaft, adrenalin eller surfaktant i adaptern)
Barn med hjärtstillestånd:
- Färgen grå vid utandning (intervall A)
Tuben är inte i trakea, - alternativt – tuben är i trakea, men ineffektiv hjärtlungräddning.
- Kontrollera med laryngoskop att tuben går mellan stämbanden vid tveksamhet.
- Förbättra ventilation/kompressioner om tuben ligger korrekt.
Ett plötsligt och tydligt stigande ETCO2 (dvs färgen blir alltmer gul) vid hjärtkompressioner, är bra tecken på att barnets egen cirkulation tar fart (return of spontaneous cirkulation, ROSC).
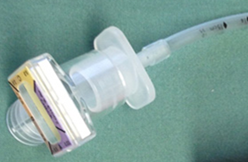
Pedi-Cap fästs på tuben.
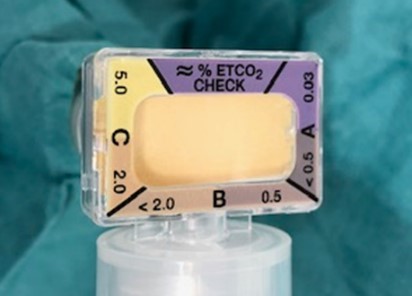
Klargul färg motsvarar ETCO2 ≈5 kPa.
Kapnometer
Apparat som mäter ETCO2 vid varje andetag. Visar även givna andetag/minut. Ger numeriska värden på exakt ETCO2-nivå under ventilationen.

Kapnometer

